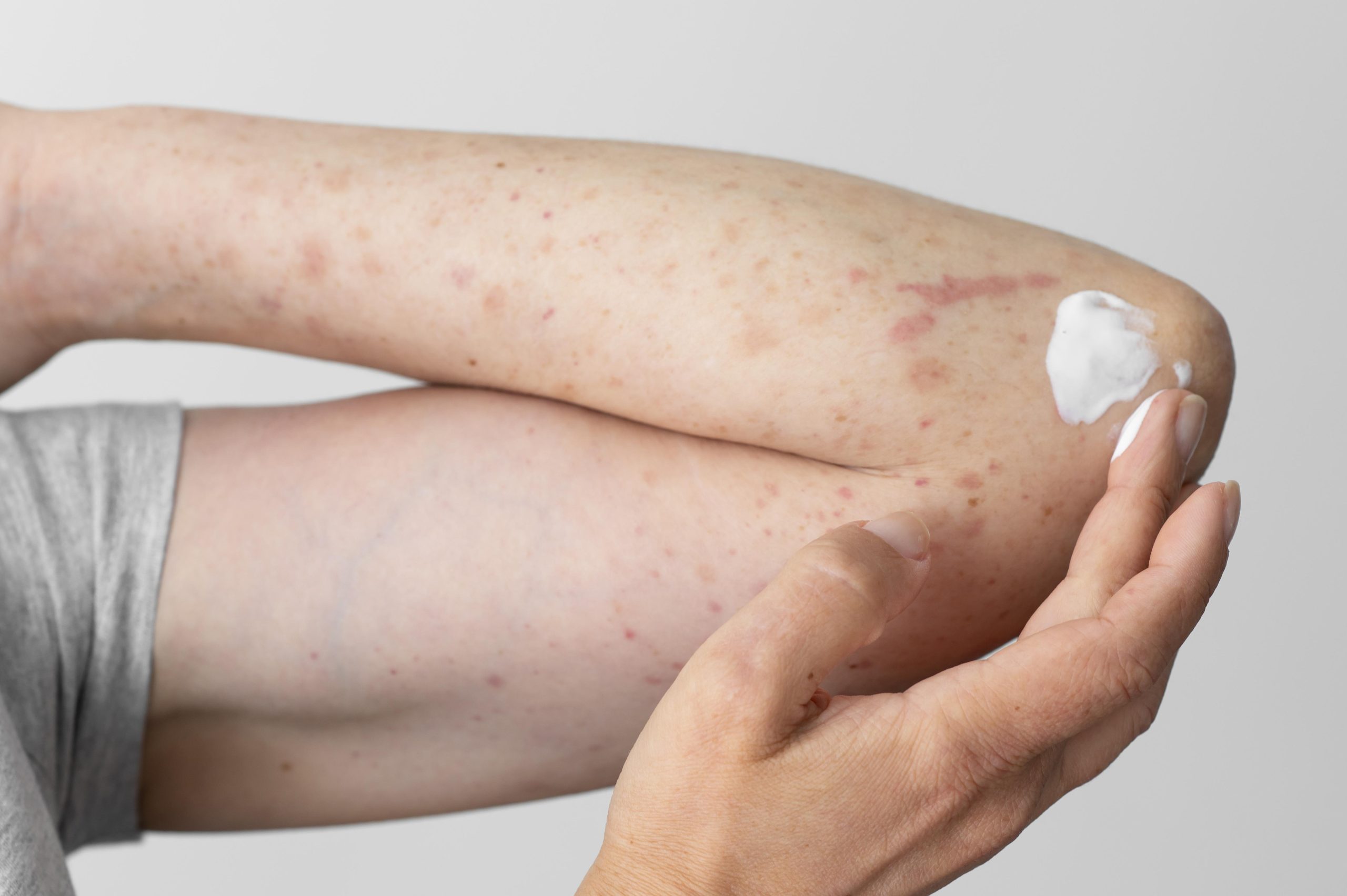
Le diagnostic des dermatoses inflammatoires constitue un véritable défi pour les dermatologues, en raison de la diversité des présentations cliniques et des étiologies souvent mal comprises. Parmi ces affections, une dermatose inflammatoire rare attire l’attention en raison de sa complexité clinique et de son impact sur la qualité de vie des patients. Cette pathologie, bien que bénigne, se caractérise par une évolution chronique et une résistance aux traitements conventionnels, rendant sa prise en charge particulièrement ardue.
Un diagnostic basé sur l’histopathologie
L’identification de cette dermatose repose essentiellement sur l’examen histologique, qui révèle un infiltrat inflammatoire dense et polymorphe dans le derme superficiel et moyen. Cet infiltrat est composé de polynucléaires éosinophiles, neutrophiles et de cellules lympho-histiocytaires, organisés autour de vaisseaux dilatés. Ce tableau histologique complexe oriente vers un processus inflammatoire chronique, potentiellement déclenché par des stimuli exogènes ou endogènes.
L’absence de marqueurs biologiques spécifiques complique l’orientation diagnostique. Une biopsie cutanée est donc indispensable pour confirmer le diagnostic et exclure d’autres dermatoses inflammatoires aux présentations similaires, telles que la sarcoïdose cutanée, le lupus érythémateux tumidus ou certaines vascularites.
Une affection aux multiples déclencheurs
Si l’étiologie exacte de cette dermatose demeure inconnue, plusieurs facteurs déclenchants ont été identifiés :
- L’exposition aux rayons ultraviolets (UV), qui pourrait jouer un rôle majeur dans l’activation de la réponse immunitaire cutanée.
- Les traitements par radiothérapie, souvent impliqués dans l’induction de réactions inflammatoires retardées.
- Les traumatismes cutanés, qui pourraient induire une hyperstimulation immunitaire locale.
- Des facteurs hormonaux et génétiques, bien que peu explorés, pourraient prédisposer certains individus à cette pathologie.
Cette affection concerne principalement les adultes d’âge moyen, avec une prédominance masculine et un phototype clair (types I et II de Fitzpatrick). L’une des hypothèses physiopathologiques repose sur une réaction immunitaire exacerbée face à certains stimuli environnementaux, conduisant à une inflammation chronique et localisée.
Des lésions cutanées caractéristiques
Sur le plan clinique, cette pathologie se manifeste généralement au niveau du visage, avec une atteinte prédominante de la moitié supérieure (front, joues, région périorbitaire). Les lésions prennent des formes variées :
- Papules ou nodules fermes, bien délimités, de teinte rouge-brun à violacée.
- Plaques indurées, parfois associées à une peau d’orange et des télangiectasies.
- Lésions lisses ou rugueuses, avec une sensibilité accrue aux UV et à la chaleur.
Les patients rapportent des symptômes modérés mais gênants, tels que prurit, sensations de brûlure ou douleurs spontanées légères. L’évolution de cette affection est généralement lente et chronique, sans tendance à la résolution spontanée, ce qui la distingue d’autres dermatoses inflammatoires.
Une prise en charge symptomatique et préventive
Actuellement, aucun traitement spécifique n’a reçu d’autorisation de mise sur le marché (AMM) pour cette pathologie. La prise en charge repose sur une approche symptomatique et préventive, visant à limiter l’évolution des lésions et à améliorer la qualité de vie des patients.
Options thérapeutiques disponibles (hors AMM) :
Traitements topiques :
- Tacrolimus (inhibiteur de la calcineurine) : utilisé en application locale pour ses effets anti-inflammatoires.
- Dermocorticoïdes : à action modérée ou forte pour contrôler l’inflammation cutanée.
Procédures physiques :
- Cryothérapie : utilisée pour réduire les lésions hypertrophiques et améliorer l’apparence cutanée.
- Laser à colorant pulsé : ciblant les télangiectasies et l’érythème résiduel.
Approches émergentes :
- Inhibiteurs de la voie JAK : bien que leur usage reste expérimental, des études récentes suggèrent un bénéfice potentiel en raison de leur effet modulateur sur la signalisation inflammatoire.
Photoprotection et prévention
Une protection solaire rigoureuse est essentielle pour limiter l’aggravation des lésions. L’utilisation de crèmes solaires à large spectre (SPF 50+), associée au port de vêtements protecteurs et à l’évitement de l’exposition directe au soleil, fait partie des recommandations standard.
Perspectives de recherche et conclusion
Les progrès récents en dermatopathologie et en immunologie cutanée offrent de nouvelles pistes pour mieux comprendre cette dermatose. L’identification de biomarqueurs spécifiques pourrait à terme faciliter le diagnostic et orienter vers des cibles thérapeutiques plus précises.
En attendant des avancées dans ce domaine, une prise en charge multidisciplinaire, incluant dermatologues, pathologistes et immunologistes, reste essentielle pour adapter les traitements et optimiser le suivi des patients atteints de cette dermatose rare et encore mal comprise.
Mots-clés : Dermatose ; rare ; inflammation ; cutanée ; polynucléaires ; éosinophiles ; télangiectasies ; photoprotection ; dermocorticoïdes ; laser ; pulsé ; cryothérapie ; AMM ;